Se necesita una reforma integral de la administración pública española, incluido su sistema sanitario, que ofrezca una mayor flexibilidad en la gestión del personal y fomente la innovación y el desarrollo profesional.
por Ariadna Garcia-Prado, Universidad Pública de Navarra; Paula González, Universidad Pablo de Olavide

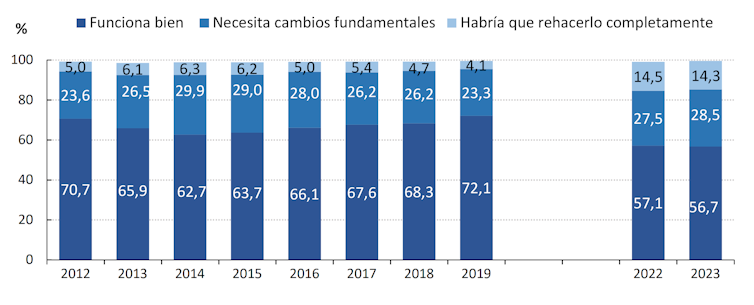
El sistema sanitario español, considerado sólido y confiable en el pasado, se ha convertido en una fuente de preocupación para los ciudadanos.
Uno de los principales problemas actuales es la accesibilidad, con largas listas de espera que preocupan a la población. Esto ha provocado el crecimiento de la sanidad privada, que atrae a quienes pueden pagarla, lo que genera una división preocupante entre los usuarios de la sanidad pública y los de la privada.
Pero la saturación del sistema sanitario español también afecta a los profesionales sanitarios, que muestran síntomas de agotamiento o desgaste profesional (burnout). En huelgas y manifestaciones piden más tiempo para atender bien a sus pacientes y mejoras en sus condiciones laborales.
Un sistema sanitario en crisis
Aunque algunos atribuyen a la pandemia de covid-19 el deterioro del sistema sanitario español, lo cierto es que esta crisis ya se venía fraguando. Tras la crisis financiera de 2008 el gasto público en salud en España sufrió recortes, debilitando la oferta de servicios médicos. Pese a que a partir de 2014 la inversión comenzó a recuperarse, para cuando llegó la pandemia todavía no se había alcanzado el nivel de inversión previo a la crisis.
Además, el sistema ha venido afrontando problemas de gestión, eficiencia, falta de flexibilidad y deterioro de la calidad, que debieron ser atendidos en su momento pero que, sin embargo, se fueron posponiendo.
Si a los recortes se suman la escalada de costes debido al envejecimiento de la población y el aumento de las enfermedades crónicas, el problema se agrava.
Práctica médica dual
Uno de los temas que lleva años en el punto de mira es la práctica dual de los médicos, que trabajan tanto en el sistema sanitario público como en el privado.
En 2017, amparados por la norma que regula las incompatibilidades del personal al servicio de las administraciones públicas (Ley 53/1984), más de 100 000 trabajadores sanitarios tenían más de un empleo en España.
En un intento por frenar esta dualidad, las comunidades autónomas ofrecieron durante años un complemento salarial a los médicos que se comprometiesen a trabajar exclusivamente en el sector público. Sin embargo, esta medida no tuvo el impacto deseado y las cifras parecen indicar que uno de cada tres médicos sigue pluriempleado en España, porcentaje que varía según la especialidad o la región.
No obstante, en septiembre de 2024 sigue sin conocerse la cifra exacta de profesionales acreditados en la red pública y privada, ya que el Registro Estatal de Profesionales Sanitarios, aprobado por el Real Decreto Ley 16/2012 de 20 de abril, sigue sin estar operativo.
Lo que sí sabemos es que la red privada está demandando un número creciente de profesionales sanitarios, médicos en particular, compitiendo con la retención de talento en la red pública. El empleo privado de médicos especialistas estaba en 2021 en torno al 30 % del total, con un incremento desde 2018 del 7 %, frente a la caída del empleo público del 1,7 %.
¿Es el dinero el principal motivo?
Aunque el argumento más común para justificar la práctica dual de los médicos es la necesidad de complementar los bajos ingresos públicos, los estudios académicos existentes no muestran que las subidas salariales tengan un impacto directo en la reducción de la oferta de trabajo en el sector privado.
Si bien es cierto que los médicos en España consideran insuficiente su remuneración, los salarios médicos en el sector público no son tan bajos en términos absolutos. En 2022, los médicos especialistas en España ganaban, en promedio, 80 000 euros brutos anuales, una cifra casi tres veces mayor que el salario medio del país.
Además, si se ajustan los salarios por paridad de poder adquisitivo, las diferencias salariales con otros países de la OCDE no son tan grandes. Incluso los salarios en España son superiores a los de países de su entorno como Francia o Portugal.
Así pues, el atractivo del sector privado no se basa solo en la remuneración económica. Muchos médicos encuentran en el sector privado una mayor flexibilidad, mejores oportunidades de desarrollo profesional y una menor carga administrativa.
Por otra parte, el sistema sanitario público carece de modelos flexibles de contratación y movilidad del personal, y de ajuste de las jornadas laborales a las necesidades de su personal. Además, no incentiva el desarrollo profesional ni fomenta la formación continua y la innovación, lo que desanima a los profesionales más cualificados.
¿Es cuestionable simultanear empleos?
La simultaneidad de trabajos en el sector público y privado genera controversia. Es evidente que permitir la práctica dual puede contribuir a la retención de los profesionales sanitarios en el sector público. Sin embargo, esa simultaneidad da lugar a largas jornadas laborales que pueden aumentar el riesgo de cometer errores médicos, lo que pone en peligro la seguridad de los pacientes.
Esta práctica también puede afectar a la calidad de la atención en el sector público. Los médicos que trabajan en ambos sectores pueden verse tentados a eludir sus responsabilidades en el sistema público, lo que podría resultar en tiempos de espera más largos y una menor calidad de atención. Además, existe el riesgo de que los médicos utilicen el sector público para derivar pacientes al privado, o viceversa, generando un conflicto de intereses.
Si bien es cierto que no todos los médicos actúan de esta manera ni son susceptibles de desarrollar prácticas inapropiadas que puedan perjudicar al paciente, es un riesgo a tener en cuenta y que tiene que ver con la ética profesional.
Una reforma integral
Detrás de la controversia en torno a la práctica dual en el sistema sanitario español se encuentra un problema organizativo más profundo que es necesario abordar.
Aunque la eliminación de la cláusula de exclusividad puede mejorar la motivación de los médicos, el burnout no tiene su raíz únicamente en factores económicos. Tampoco esa medida garantiza por sí sola una mejora en la eficiencia ni en la calidad del servicio.
Lo que realmente se necesita es una reforma integral de la administración pública, que ofrezca una mayor flexibilidad en la gestión del personal y fomente la innovación y el desarrollo profesional. Estos cambios no solo ayudarían a mejorar la calidad y la eficiencia, sino también a retener el talento.
Tal reforma no debe excluir al sector privado. Al contrario, es importante mantener una colaboración público-privada, siempre bajo la premisa de salvaguardar la calidad de la atención médica y la equidad en la atención sanitaria.
¿Mejora la sanidad cuando se privatiza?
Actualmente, existe una tendencia a la privatización de los sistemas sanitarios en la mayoría de países occidentales.
por Juan Alguacil Ojeda, Catedrático de Medicina Preventiva y Salud Pública, Universidad de Huelva; Angel R. Zapata-Moya, Associate professor, Universidad Pablo de Olavide; Carmen Rodríguez Reinado, Profesora del Departamento de Sociología y Trabajo Social, Universidad de Huelva; Juan Antonio Córdoba Doña, Jefe de Sección de Medicina Preventiva y Salud Pública. Hospital Universitario de Jerez., Junta de Andalucía; Soledad Márquez, Registro de Mortalidad de Andalucía. Especialista en Medicina Preventiva y Salud Pública, Junta de Andalucía; Vanesa Santos, Postdoctoral research fellow, Universidad de Huelva
Los principales argumentos a favor de la privatización son que el aumento de la competitividad mejoraría la calidad del servicio y reduciría los costes a través de innovación y mejoras en gestión, además de aumentar las oportunidades de empleo.
Por el contrario, los colectivos y plataformas contrarios a la privatización de la sanidad defienden que los ahorros en costes, de existir, serían a expensas de una peor calidad de los servicios. Eso conllevaría peor salud y mayor mortalidad, un aumento significativo de las desigualdades sociales en salud, una fuente de corrupción asociada a las oportunidades de negocio y un cambio en el trato de las personas que dejarían de ser pacientes (prioridad en servicio) y pasarían a ser clientes (prioridad en beneficio).
El debate lleva tiempo en la sociedad y en la arena política debido a la elevada factura sanitaria y a las restricciones presupuestarias para gastos sociales en muchos Estados. Pero hace poco que hemos empezado a disponer de datos científicos más robustos y fiables que nos ayudan a responder con objetividad sobre a quién le da la razón la realidad.
¿Qué modelos de provisión de atención sanitaria existen?
Los servicios proveedores de atención sanitaria para la ciudadanía se suelen clasificar en base a quién paga por el servicio (el Estado o los usuarios directamente), por un lado, y en base a si el servicio de atención sanitaria se oferta desde centros públicos o por centros privados, por otro. En Europa, los dos principales modelos existentes son el Sistema Nacional de Salud y el Sistema basado en Seguros Sociales.
- El Sistema Nacional de Salud: es el modelo que existe actualmente en España, Reino Unido y Suecia, entre otros. Se caracteriza por financiarse públicamente –sobre todo a través de impuestos–, tener cobertura poblacional universal e implicar al Estado en el control y la gestión de la provisión de los servicios, que se hace principalmente mediante centros y profesionales públicos.
- El Sistema de Seguros Sociales: es un modelo que hoy siguen países europeos como Alemania, Francia y Grecia, cuya financiación viene dada sobre todo por cuotas obligatorias pagadas por empresarios y trabajadores y, en parte, también a través de impuestos. Sin embargo, en este caso los recursos financieros son gestionados por entidades no gubernamentales reguladas por ley (“fondos”), que a su vez encargan a centros y profesionales sanitarios la provisión de la atención sanitaria a las personas aseguradas, mediante contratos basados en presupuestos o en pago por servicio.
Existen otros modelos sanitarios, como el de Estados Unidos, que son fundamentalmente privados tanto en su financiación como en la provisión de la atención.
¿A qué nos referimos cuando hablamos de privatización de la sanidad pública?
Existe una tendencia actual en la mayoría de países occidentales con sistemas sanitarios públicos hacía la introducción de cambios que se caracterizan por una disminución del papel del Estado y un mayor rol de organizaciones privadas en la provisión de los servicios de atención sanitaria.
Entre estos cambios, cabe destacar, en el caso de España, cómo los gobiernos regionales con competencias en salud están aumentando los conciertos de prestación de servicios con entidades privadas. Estos contratos pueden incluir tanto servicios directamente relacionados con la atención sanitaria –por ejemplo pruebas diagnósticas o intervenciones quirúrgicas–, como también servicios indirectos como la limpieza, la restauración y la gestión de sistemas de información. El mayor exponente sería la contratación de toda (o casi toda) la atención sanitaria de una población.
Por tanto, no es necesario un cambio radical de un sistema público por uno privado para hablar de privatización. Basta con recurrir a la contratación de servicios de distinta naturaleza a empresas privadas (con o sin ánimo de lucro) o con introducir copagos directos por parte de los usuarios.
Por otra parte, además de los cambios introducidos por los propios gobiernos, a la privatización se suma la tendencia de una minoría (creciente) de la población a contratar proveedores privados de salud, bien a través de seguros o directamente mediante el pago directo de los servicios.
¿Qué dice la evidencia científica disponible hasta ahora?
Uno de los indicadores más fiables de la salud de una población es la mortalidad precoz potencialmente tratable. Computa las muertes causadas por enfermedades tratables en menores de 75 años partiendo de una atención médica de buena calidad basada en los conocimientos científico-técnicos actuales.
Hace apenas un año se publicó el estudio más amplio y robusto realizado hasta la fecha sobre el tema. Comparaba la mortalidad precoz con el nivel de externalización privada de los servicios de atención sanitaria en el periodo 2013-20 entre las 176 áreas independientes de gestión clínica en que se divide toda Inglaterra.
El estudio era contundente en cuanto a la dirección del efecto de la privatización de la sanidad en la mortalidad: por cada aumento del 1 % en subcontratación de servicios privados, la mortalidad precoz potencialmente tratable aumenta un 0,38 %. Dicho de otra manera, en Inglaterra hubo casi 100 muertes anuales que se podrían haber evitado si no se hubiesen externalizado los servicios de atención sanitaria.
Estos datos apoyan las conclusiones de otros estudios más discretos que también apuntan a que la privatización se asocia con una atención sanitaria de peor calidad. Estas conclusiones claramente contradicen la percepción de mucha gente sobre la calidad de la atención sanitaria privada.
Por otro lado, hay que tener en cuenta que en muchos casos se lleva a cabo una selección de pacientes por parte de las compañías privadas, que evitan tratar pacientes graves o pluripatológicos, hecho que, si no se tiene en cuenta, podría mostrar mejores tasas de mortalidad global asociada a la privatización. Asimismo, también es importante destacar que existe bastante evidencia científica que demuestra que la privatización de la atención sanitaria afecta especialmente a los sectores económicamente más desfavorecidos de la sociedad.
Cuando, por ejemplo, se obliga a la población a pagar una parte de su atención sanitaria, aumentan de forma desigual en la población las situaciones de asistencia médica no atendida: los grupos más perjudicados son los más vulnerables económicamente, que terminan no solicitando atención médica para evitar pagar y poder disponer de los recursos económicos para atender otras necesidades.
Desigualdades y peor servicio
En general, tal y como se está llevando a cabo la privatización de la sanidad se ahorran costes, pero a costa de un peor servicio y un aumento de las desigualdades sociales en salud.
Teniendo en cuenta que, por definición, las empresas privadas con ánimo de lucro solo tienen razón de ser si pueden obtener beneficios económicos, está por ver si el problema del peor servicio es estructural y, por lo tanto, no corregible. De confirmarse este hecho, debería llevar a poner el énfasis en mejorar (y no sustituir) el modelo de servicio sanitario público tratando a los pacientes como personas y no como clientes.
Fuente: https://theconversation.com/mejora-la-sanidad-cuando-se-privatiza-202250
La sanidad es cosa de todos
Se ha extendido la opinión de que los gobiernos son culpables de la crisis sanitaria que tanto preocupa en España. Por un lado están los ciudadanos que sufren demoras intolerables y por otro los partidos que tiemblan ante las próximas elecciones donde la sanidad puede hacerles mucho daño. En medio se encuentran los profesionales en estado de shock, mientras reciben estocadas de todas partes. Voy a defender una tesis poco popular: esta crisis es cosa de todos.
por Rogelio Altisent Trota, Profesor Titular de Bioética. Cátedra de Profesionalismo y Ética Clínica, Universidad de Zaragoza
Origen y filosofía del Sistema Nacional de Salud
Una pincelada de memoria: el Sistema Nacional de Salud (SNS) español nace en 1986 con la Ley General de Sanidad elaborada en el Gobierno de Felipe González por el recordado ministro de sanidad Ernest Lluch, que fue asesinado por la organización terrorista ETA el 21 de noviembre de 2000, después de su jubilación.
El SNS español se inspiró en el National Health Service (NHS) del Reino Unido, nacido en 1948, después de la II Guerra Mundial. Ambos modelos tienen su fundamento ético en la equidad, aspirando a prestar atención sanitaria universal y gratuita a los ciudadanos, con independencia de sus recursos, y reciben la financiación de los impuestos y los presupuestos del Estado.
Esto se traduce en que actualmente en España el 96,5 % de la población (46 815 994) es atendida por el SNS y un 3,5 % (602 138) por entidades privadas, concertadas por las mutualidades de funcionarios.
Raíces de una crisis profunda
Las protestas y huelgas de los profesionales de la sanidad que se van encadenando en todas las comunidades autónomas de España son el destilado de una crisis profunda que se viene gestando desde hace años.
Son evidentes las deficiencias que sufre la población con extraordinaria resignación, especialmente en atención primaria: demoras, falta de continuidad en la asistencia, deterioro de la relación clínica, etc. Pero no son tan claras las causas que desencadenan esta crisis. En opinión de muchos expertos, explicar “toda” la crisis sólo por el déficit presupuestario o por la escasez de profesionales es errar el tiro.
La complejidad del problema ha sido objeto de muchos informes elaborados por expertos a lo largo la última década y hunde sus raíces en una constelación de factores. Entre ellos destaca el fracaso del modelo de gestión, cuyo abordaje en las próximas campañas electorales habrá que observar con atención.
Algunos puntos clave
En 2016 se hizo pública en Zaragoza una declaración firmada por la Red de Comités de Bioética de las Comunidades Autónomas de España titulada Ética y responsabilidad en la sostenibilidad del Sistema Nacional de Salud. Pasó inadvertida, como suele ocurrir con estos informes que acaban en el ostracismo después de una rueda de prensa.
En este breve documento de siete páginas y fácil lectura se hacía una reflexión sobre la corresponsabilidad de los agentes implicados. Además de los políticos y los profesionales sanitarios, se incluía a ciudadanos, proveedores (industria), medios de comunicación y publicidad. Este análisis señala puntos clave muy concretos, de los que mencionaré tan solo una muestra, animando a su lectura completa:
- Se debe avanzar más decididamente en la profesionalización de la gestión de los centros sanitarios, con rendición de cuentas y mayor transparencia social en los presupuestos y resultados, como se exige en cualquier empresa. Con este fin sería muy aconsejable la constitución de órganos de gobierno colegiados en los centros sanitarios, con mayor participación social.
- Conviene promover la formación de ciudadanos y pacientes en el uso adecuado de unos recursos que, aun en tiempos de bonanza económica, siempre serán limitados. Las autoridades sanitarias deberían impulsar actuaciones educativas mediante alianzas con las organizaciones de ciudadanos (consejos de salud, asociaciones de pacientes y usuarios, etc.) para desarrollar programas dirigidos a optimizar el uso de la atención sanitaria del SNS; especialmente donde existe un libre acceso, como los servicios de urgencias o las consultas de atención primaria.
- Sería deseable que los proveedores (fármacos e industria sanitaria) fuesen partícipes de un pacto por la sostenibilidad del SNS, extremando la transparencia en la gestión comercial, orientando la investigación y las novedades farmacéuticas hacia las necesidades reales de salud de los ciudadanos y evitando promover la medicalización. Son necesarias las agencias de evaluación de la tecnología sanitaria, que las autoridades deben crear con garantías de independencia.
- La salud se ha convertido en un bien de consumo, y la publicidad en este campo no siempre es veraz. Los intereses comerciales en ocasiones tergiversan la información, lanzando mensajes engañosos en cuestiones muy sensibles que pueden llevar a sectores de la población a adoptar decisiones poco fundamentadas sobre su salud. Se debe responder con firmeza y rigor científico ante los abusos de la publicidad.
- Hay que resolver las desigualdades injustificadas en prestaciones sanitarias entre comunidades autónomas. La arquitectura estatal del SNS es frágil, y se necesita reformar un Consejo Interterritorial donde más que coordinar se escenifican contiendas entre responsables autonómicos y nacionales en función del signo político.
Menos paternalismo y más responsabilidad del usuario
Transparencia, rendición de cuentas y participación responsable de los usuarios deberían ser en mi opinión la “clave de bóveda” de los modernos servicios públicos. Sin embargo, estos mantienen un modus operandi paternalista, tratando a los ciudadanos como menores de edad. Se dirigen a ellos con un discurso que abusa de una demagógica concesión de derechos, sin mencionar los deberes y la responsabilidad del usuario, no sea que peligre su voto.
De este modo, al final los más fuertes adquieren ventajas sobre los más frágiles, que lo tienen cada vez más difícil en un sistema sanitario en decadencia.
Ciertamente, estamos huérfanos de liderazgos que emprendan reformas a medio y largo plazo para reconstruir nuestro sistema sanitario, donde se deberían sembrar y cultivar ideas de responsabilidad compartida.
Fuente: https://theconversation.com/la-sanidad-es-cosa-de-todos-200960

